

Prof. dr. M. Bylaitė-Bučinskienė
Įpusėjus žiemos sezonui, stipriai keičiantis orams, pašalus, pervargus ar nuolat jaučiant emocinę įtampą, gali silpnėti imuninė sistema. Dėl Covid-19 epidemiologinės situacijos taip pat patiriama daugiau psichologinio streso, todėl dažniau gali pasireikšti ar atsinaujinti įvairūs virusiniai susirgimai.

Herpesvirusinė infekcija yra viena iš šių ligų, dažniausiai sukelianti odos ir gleivinių pažeidimus. Šią ligą sukelia Herpes simplex virusas (HSV), kuris literatūroje, žiniasklaidoje turi kelis pavadinimus – pūslelinė, herpesvirusinė ar herpetinė infekcija. Užsikrėtus HSV infekcija, ji apsigyvena mūsų nerviniuose ganglijuose ir būna ten visą gyvenimą ramybės fazėje, kol neatsiranda provokuojantis veiksnys skatinantis HSV reaktyvuotis ir sukelti bėrimus. Kadangi liga neišgydoma, labai svarbu suteikti pacientui pakankamai žinių apie HSV infekciją, kad sugebėtų atpažinti atsikartojimo epizodus ir žinotų kaip elgtis jiems atsiradus. Taigi, šiame straipsnyje plačiau apžvelgsime HSV provokuojančius faktorius, plitimo kelią, klinikinį pasireiškimą, gydymo galimybes ir prevenciją.
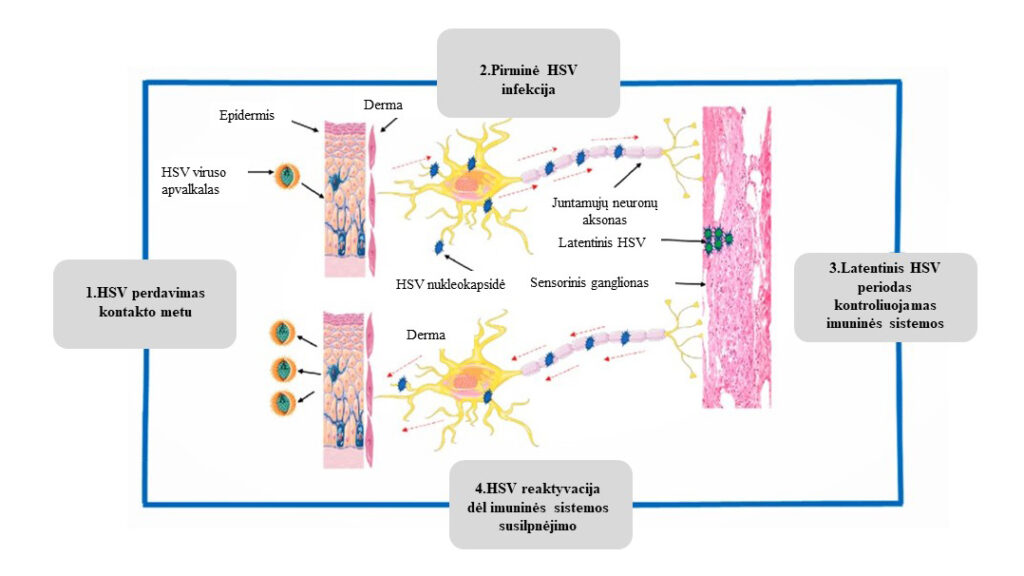
HSV virusai priklauso Herpesviridae šeimai, jie yra apie 200 nm skersmens, sudaryti iš šerdinės DNR spiralės, kurią gaubia iš baltymų sudaryta kapsidė padengta glikoproteinų turinčiu apvalkalu. Išskiriami HSV-1 ir HSV-2 serotipai, kurie turi panašumų DNR sekoje, tačiau išsiskiria šių virusų apvalkalo baltymais ir tai lemia kiek skirtingą klinikinę ligos išraišką. Šie virusai išsiskiria savo biologinėmis savybėmis, kadangi turi latentinį (ramybės būsenos) ir reaktyvacijos (atsinaujinimo) periodus. Tiesioginio kontakto metu užsikrėtus virusu jis patenka į odos epidermio ląsteles ir pradeda daugintis jose. Po to virusas per sensorines nervų galūnėles esančias odoje, gleivinėje nukeliauja į trišakio nervo, kaklo, juosmens, kryžmens nugaros smegenų ar kitus autonominius nervinius mazgus. Juose virusas tampa apsaugotas nuo žmogaus imuninės sistemos ir gali išlikti ramybės būsenoje visą likusį žmogaus gyvenimą. Atsiradus tam tikriems išoriniams ir vidiniams veiksniams virusas reaktyvuojasi ir per juntamuosius neuronus iš nervinių mazgų keliauja į neuronų inervuojamas odos ir gleivinių zonas, ten dauginasi sukeldami pūslelių susidarymą. Dažnai kyla klausimai, kokie yra vidiniai ir išoriniai faktoriai, galintys susilpninti imuninę sistemą ir įtakoti viruso reaktyvaciją. Literatūroje minimi šie veiksniai: psichologinis stresas, karščio, šalčio, UV spindulių poveikis, lytiniai santykiai, karščiavimas, menstruacijos, imunosupresija, sisteminių gliukokortikosteroidų vartojimas, lokalus odos ar gleivinės traumavimas, nervų pažeidimai, įvairūs imuninės sistemos sutrikimai.
HSV-1 infekcija dažniausiai galima užsikrėsti nuo sergančių aktyvia viruso forma per tiesioginį kontaktą su burnos gleivine, seilėmis. Todėl šis serotipas daugiausia pažeidžia lūpas, burnos gleivinę, gali pažeisti ryklę, veido odą, retais atvejais akis, centrinę nervų sistemą. HSV1 infekcija labai plačiai paplitusi pasaulyje tarp suaugusiųjų, 45-98 proc. Tokia plati variacija priklauso nuo metų, rasės, geografinės lokalizacijos, socioekonominių faktorių. HSV-1 užsikrėtimo riziką padidina dalinantis bendra lūpų kosmetika, bendrais gėrimais, indais ar bučiuojantis su sergančiu aktyvia viruso forma. Įdomu tai, jog sergant lūpų pūsleline dažnai pastebimi HSV-1 sukelti bėrimai rankų srityje dėl horizontalaus perdavimo kelio – rankomis liečiant lūpas. Taip pat nurodoma, jog virusas trumpą laiko tarpą gali išlikti gyvybingas ant odos, rūbų, plastiko. Pastaruoju metu pastebėta, jog šis virusas vis dažniau gali sukelti ir lytinų organų herpetinę infekciją dėl oralinių lytinių santykių.
HSV-2 priskiriama prie lytiškai plintančių infekcijų, kuri perduodama lytinių santykių, gimdymo metu, esant tiesioginiam kontaktui su bėrimu. Jos paplitimas vakarų šalyse vyrauja nuo 13 iki 25 proc. Atsiranda pūsleliniai bėrimai genitalijų, išangės srityse. Pagrindiniai užsikrėtimo rizikos faktoriai apima vyresnį amžių, moterišką lytį, prastą socioekonominį statusą, ankstyvus lytinius santykius, didesnę lytinių partnerių kaitą, barjerinės kontracepcijos nenaudojimą. Daugėja duomenų, jog užsikrėtę asmenys gali platinti virusą ir neturėdami klinikinių ligos simptomų.
Šie virusai yra įdomūs tuo, jog gali sukelti įvairias klinikines išraiškas. Tačiau dažniausiai vyrauja paraudimas, skausmingumas, grupuotos pūslelelės pažeisto dermatomo vietoje.
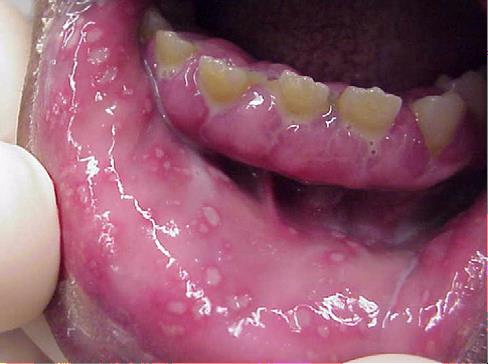
Pirminė burnos gleivinės pūslelinė siejama su pirmine HSV infekcija ir dažnai pasitaiko vaikams 1-5 metų amžiaus, tačiau būna ir suaugusiųjų tarpe. Ligos pradžioje burnos gleivinėje gali būti jaučiamas skausmingumas, deginimo jausmas, dilgčiojimas. Taip pat gali pasireikšti karščiavimas, bendras silpnumas, raumenų, galvos skausmas, apetito stoka, padidėti kaklo ir apatinio žandikaulio limfmazgiai. Po šių simptomų pasireiškimo praėjus kelioms dienoms burnos gleivinėje, dantenų srityje atsiranda daugybinės, smulkios pūslelės, kurios lengvai ir greitai pratrūksta, sukeldamos labai skausmingas erozijas. Pasveikstama dažniausiai per 10-14 dienų. Po persirgimo dar kelias savaites virusas gali išlikti aktyvus. Pasikartojanti pūslelinė burnos gleivinėje pacientus labai vargina dėl stipraus skausmingumo. Šioje vietoje infekcijos atsikartojimas gali būti susijęs su odontologinėmis procedūromis (pvz. ortodontinės procedūros, dantų ištraukimas, implantai, biopsijos, kaulų rekonstrukcija ir t.t.). Imunosupresuotiems pacientams ši forma būna dar sudėtingesnė, susiliejančios netaisyklingos erozijos pažeidžia didelę dalį burnos gleivinės, atsiranda skausmingumas kramtant, ryjant maistą.
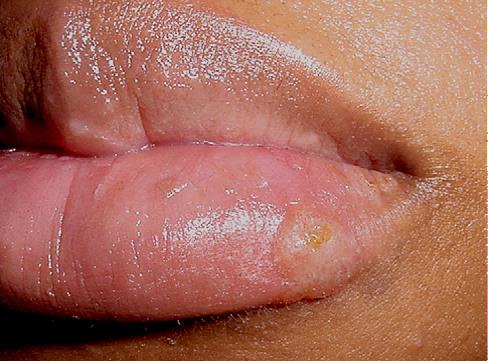
Pasikartojantys pūslelinės epizodai yra trumpesni ir lengvesnės eigos. Dažniausiai vargina minimalus diskomfortas bėrimų vietose, pūslelės arba erozijos dažniausiai lūpų, rečiau skruostų, nosies srityse. Tačiau dažni pasikartojimai gali sukelti psichologinį bei kosmetinį diskomfortą. Dažniausiai atsikartojanti yra lūpų pūslelinė, kuri literatūroje taip pat vadinama kaip „karščiavimo pūslelės“, kadangi dažnai atsiranda su karščiavimu. Viruso reaktyvacija gali pasitaikyti nuo 1 iki 6 kartų per metus. Bėrimai dažniausiai atsiranda lūpų krašto su oda vietoje. Pirmiausia jaučiamas lokalus skausmingumas, deginimo jausmas, niežėjimas, dilgčiojimas, kurie trunka apie 6 val. Po šio periodo atsiranda smulkios, daugybinės pūslelės, kurios susilieja ir plyšta, sudarydamos paviršines erozijas su šašu. Skausmingumas ir diskomfortas trunka pirmas 2-3 dienas. Bėrimai sugyja be randėjimo per ~2 sav. Reikia nepamiršti, kad virusas vis dar išlieka aktyvus ir gali būti užkrečiamas apie 3-5 dienas po bėrimų išnykimo.
Lytinių organų herpetinės infekcijos klinikinės išraiškos vyrauja nuo besimptomių, iki lengvų ar sunkų simptominių formų. Dažniausiai pirminiai simptomai, kaip dilgčiojimas, skausmingumas, prasideda praėjus kelioms dienoms po lytinių santykių su sergančiuoju. Žinoma, kaip ir prie kitų pūslelinės formų gali pasireikšti bendras silpnumas, karščiavimas, kirkšnies sričių padidėję limfmazgiai. Smulkios, susiliejančios serozinės pūslelės atsiranda mažųjų lytinių lūpų, varpos galvutės srityse, ties šlaplės anga, taip pat bėrimai gali atsirasti šlaunų, sėdmenų, tarpvietės odoje. Pūslelėms pratrūkus, jos susilieja į didesnes, skausmingas erozijas, kurios sugyja be randų. Ši liga kelia daug psichologinio streso, kadangi bėrimai gyja nuo 2 iki 6 savaičių, o po sugijimo virusas dar gali išlikti aktyvus. Tai apsunkina lytinius santykius, kadangi aktyvaus ir persistuojančio viruso periodu rekomenduojama susilaikyti nuo jų. Literatūros duomenimis barjerinė kontracepcija gali sumažinti viruso perdavimo tikimybę. Atsikartojančios infekcijos lytinių organų srityse yra lengvesnės formos, lokalizuotos mažesniame plote, greičiau sugyja. Viruso perdavimo tikimybė yra didesnė sergant aktyvia nei besimptome lytinių organų herpesvirusine infekcija.
Burnos ir perioralinė srities HSV infekcija gali komplikuoti tam tikrus odos pažeidimus ar odos ligas, kaip odos nudegimus, atopinį dermatitą, kosmetines procedūras veido, kaklo srityse. Taip nutinka todėl, jog pažeidžiamas odos barjeras ir virusas lengviau patenka į odos ląsteles. Šiuo atveju sukeliama sudėtinga, progresuojanti odos patologija, vadinama herpetine egzema. Ji pasireiškia erozinėmis pūslelėmis, plokštelėmis, pustulėmis. Joms susiliejus atsiranda erozijų ploteliai, kurie dažnai infekuojasi antrine bakterine infekcija. Ši odos būklė dažniausiai praeina per 1 mėnesį ir retais atvejais reaktyvuojasi.
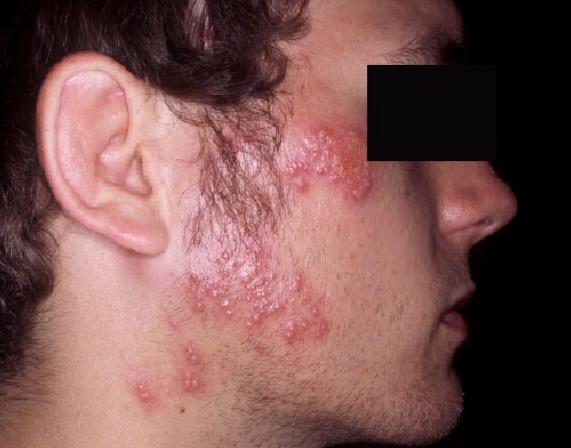
Ši HSV infekcijos forma pasireiškia imtynininkams, regbio, futbolo žaidėjams per pažeistą odą tiesioginio kontakto metu su sergančiu HSV infekciją. Dažniausiai bėrimai atsiranda didžiausią odos sąlytį ir trintį turinčiose vietose: veido, kaklo, ausų srityse. Dėl pasikartojančios HSV infekcijos sportininkams gali būti apribojamas dalyvavimas sporto varžybose, kitu atveju jiems reikalinga profilaktinė antivirusinė terapija.
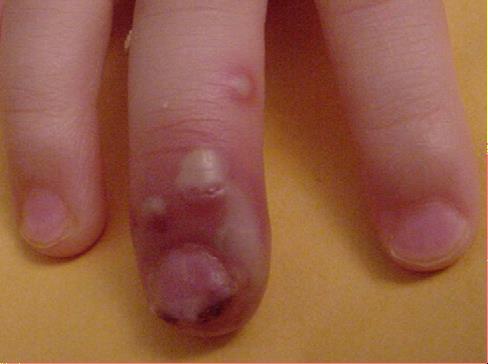
Tai herpetinė odos infekcija, kuri dažniausiai pasireiškia distalinių pirštų srityse ir išsiskiria tuo, jog gali atrodyti kaip pūlinga infekcija, todėl vadinama „baltąja“ (angl. whitlow) herpesvirusine infekcija. Ją gali išprovokuoti abu HSV-1 ir HSV-2 serotipai. Ši klinikinė forma dažniausiai pasireiškia 1-3 metų vaikams, sveikatos priežiūros specialistams, odontologams, burnos higienistams ir suaugusiems su pirmine genitalijų infekcija. Esant odos pažeidimui virusas gali lengvai patekti ant pirštų tiesioginio kontakto metu. Vaikai užsikrečia čiulpdami pirštus esant pirminei HSV infekcijai burnoje. Sveikatos priežiūros specialistai, odontologai gali užsikrėsti pirštais liesdami odos herpetinį bėrimą be pirštinių. Kliniškai kontakto vietoje pirmiausia atsiranda patinimas, paraudimas, skausmingumas, vėliau susiformuoja pūlingos pūslelės, negilios erozijos. Gali išsivystyti pažeisto piršto ar rankos neuritas. Dažniausiai praeina per 3-4 sav., gali atsinaujinti.
Apibendrinant, ši infekcija gali sukelti ne tik odos pažeidimus, taip pat išskiriamos akių, naujagimių herpetinės infekcijos, herpetinis encefalitas bei ezofagitas. Esant sunkiai imunosupresijai ar sergant kitomis patologijomis herpetinė infekcija gali pasireikšti sudėtinga klinika, dažnai pasikartoti ir sunkiai pasiduoti antivirusiniams vaistams.
| Lūpų herpetinė infekcija |
Herpesvirusinės infekcijos diagnostikaDažnai ši infekcija gali būti diagnozuojama gydytojo specialisto iš anamnezės ir klinikinės išraiškos. Tačiau siekiant diferencijuoti nuo kitų ligų, esant viruso atipinei klinikinei formai, gali būti atliekami laboratoriniai tyrimai. Dažniausiai ligą patvirtinantys tyrimai apima polimerazės grandininę reakciją (PGR), serologinius tyrimus, citologinį tepinėlį, odos prakalo biopsiją. PGR metodas leidžia nustatyti HSV DNR. Tai gana greitas ir specifiškas metodas, tačiau ganėtinai brangus ir kartais gali būti klaidingai teigiamas. Serologinė HSV imunoglobulinų M (IgM) ir G (IgG) rodo ūmią arba persirgtą infekciją. Odos prakalo biopsija atliekama esant atipiniam bėrimui ir siekiant diferencijuoti nuo kitų panašių odos ligų. Įtariant lytinių organų herpesvirusinę infekciją rekomenduojama atlikti ištyrimą dėl kitų lytiški plintančių ligų: sifilio, chlamidinės infekcijos, žmogaus imunodeficito viruso (ŽIV). Hepesvirusinės infekcijos gydymas ir simptomų palengvinimasNėra gydymo metodų, kurie sunaikintų virusą, tačiau gali sumažinti klinikių požymių trukmę, pasikartojimo dažnumą, stabdyti viruso dauginimąsi, apsaugoti nuo komplikacijų, stimuliuoti imuninę sistemą. Gali būti skiriami lokalūs ir sisteminiai antivirusiniai medikamentai, priklausomai nuo klinikinės formos, gretutinių patologijų, kitų vartojamų vaistų. Vietinių vaistų veiksmingumą lemia jų įsiskverbimas į epitelines ląsteles ir juntamųjų neuronų galūnių pasiekimą, kur vyksta viruso dauginimasis. Šie vaistai dažniausiai skiriami esant lūpų pūslelinei. Sisteminiai vaistai greičiau patenka į viruso replikacijos vietą, efektyviau ir greičiau veikia. Acikloviras, valacikloviras, pancikloviras, famcikloviras yra patvirtinti vaistai gydant herpesvirusinę infekciją. Šie vaistai dažniausiai skiriami esant herpetiniams bėrimams burnos gleivinės, veido, skalpo, genitalijų srityse. Lietuvoje įregistruoti ne visi priešvirusiniai vaistai, šiuo metu turime aciklovirą ir valaciklovirą. Sisteminiai priešvirusiniai vaistai gana trumpai išlieka žmogaus plazmoje, todėl nereiktų baimintis didelių dozių ir gana dažno skyrimo. Geras gydymo atsakas priklauso nuo ankstyvo ligos atpažinimo ir laiku pradėtų vartoti antivirusinių vaistų. Taigi, tiek vietinius, tiek priešvirusinius vaistus rekomenduojama pradėti naudoti pajutus bendrinius simptomus arba iš karto atsiradus pūslelinės bėrimams. Simptomus palengvinančios priemonėsAtsiradus bėrimui svarbu žinoti, kaip galima sumažinti vietinį skausmingumą, dilgčiojimą, diskomfortą. Esant skausmingumui bėrimų vietose gali būti skiriami vietiniai arba sisteminiai nuskausminamieji. Genitalijų HSV infekcijai rekomenduojamos diskomfortą ir skausmingumą mažinančios priemonės: laisvi, medvilniniai apatiniai, šalti kompresai, bėrimų vietų dezinfekcija su dezinfekciniu ar fiziologiniu skysčiu, siekiant išvengti antrinės infekcijos. Erozijas galima tepti kremu su cinku. Esant lūpų ir burnos herpesvirusinei infekcijai rekomenduojamos simptomus mažinančios priemonės: šalčio kompresai, dezinfekcija, burnos gleivinei skalavimas su chlorheksidino tirpalu, lokalūs anestetikais, lūpų balzamas, pavyzdžiui su kakavos sviestu, lanolinu. Esant lūpų pūslelinei galimas vietinis gydymas acikloviro 5 proc. kremu, kurį rekomenduojama tepti kas 3 val., 6 kartus per dieną, 7 dienas. Siekiant išvengti viruso suaktyvinimo ir plitimo į kitas kūno vietas tikslinga vaistus tepti su ausų krapštuko tamponėliu. Nepamirši nusiplauti rankas patepus, palietus išbertas vietas, nesibučiuoti, nesidalinti virtuvės, vonios reikmenimis. Profilaktinės priemonėsProfilaktinės priemonės reikalingos esant atsikartojančiai HSV infekcijai. Šios ligos dažni recidyvai labai vargina, pablogina gyvenimo kokybę, kelia nerimą, psichologinį stresą. Terapinis profilaktinis gydymas turi būti detaliai aptariamas ir individualizuotas atsižvelgiant į paciento lūkesčius, paūmėjimų dažnumą, lytinius santykius, gydymo kainą. Ypatingai daug dėmesio skiriama genitalijų HSV infekcijos atsikartojimams ir profilaktinis gydymas pradedamas esant daugiau nei 6 kartus per metus atsikartojančiai infekcijai. Šiame etape gydymas gali užtrukti iki 4-6 mėn. Tai brangus gydymo metodas, tačiau Lietuvoje gali būti kompensuojamas. Literatūroje nurodomos ne tik priešvirusinių vaistų profilaktinis naudojimas, atkreipiamas dėmesys ir į provokuojančių faktorių vengimą. Taigi rekomenduojama mažinti pasikartojančio streso lygį, burnos traumų, saulės tiesioginių spindulių poveikį naudojant apsauginius kremus, stiprinti imuninę sistemą. Esant dažnai viruso reaktyvacijai, ieškoti priežasčių, kas galėtų įtakoti imuninės sistemos susilpnėjimą. Gali būti skiriamas trumpalaikis profilaktinis gydymas prieš numatomą provokuojantį faktorių. Pavyzdžiui, planuojant gydymą lazeriu veido srityje ir iš anamnezės žinant, kad pacientą vargina HSV epizodai, galima skirti gydymą sisteminiais priešvirusiniais vaistais prieš procedūrą ir po jos. Sergant genitalijų verpesvirusine infekcija kuo greičiau stengti informuoti apie tai savo naują lytinį partnerį, esant dažniems atsikartojimams, vartoti priešvirusinius vaistus ir naudoti barjerinę apsaugą, taip sumažinant infekcijos perdavimo riziką. Atsiradus ir nepraeinant virusiniams bėrimams, ypač, dažnai jiems kartojantis, dėl gydymo taktikos rekomenduojama konsultuotis su gydytoju dermatovenerologu. Literatūros šaltiniai: 1. Fatahzadeh M, Schwartz RA. Human herpes simplex virus infections: epidemiology, pathogenesis, symptomatology, diagnosis, and management. J Am Acad Dermatol. 2007 Nov;57(5):737-63; 2. Crimi S, et. al. Herpes Virus, Oral Clinical Signs and QoL: Systematic Review of Recent Data. Viruses. 2019 May 21;11(5):463. 3. Chi, Ching-Chi. “Herpes labialis.” BMJ Clinical Evidence vol. 2015 1704. 30 Oct. 2015 4. Garland SM, Steben M. Genital herpes. Best Pract Res Clin Obstet Gynaecol. 2014 Oct;28(7):1098-110. https://www.ncbi.nlm.nih.gov/books/NBK482379/ 5. https://www.ncbi.nlm.nih.gov/books/NBK430974/ 6. https://www.ncbi.nlm.nih.gov/books/NBK537362/ RegistracijaPasirinkite, kurioje mūsų klinikoje norėtumėte apsilankyti, pateikite savo kontaktinę informaciją ir pažymėkite, pageidaujate vizito klinikoje ar nuotolinės gydytojo konsultacijos. A problem was detected in the following Form. Submitting it could result in errors. Please contact the site administrator.
 Prenumeruokite mūsų naujienlaiškį ir gaukite ypatingus pasiūlymus pirmi!Jūsų laukia – dermatologų rekomendacijos apie odos priežiūrą, tik prenumeratoriams skirtos nuolaidos ir pasiūlymai, kvietimai į mūsų renginius ir projektus. Kliento užklausaKviečiame užpildyti užklausos formą ir mes pasirūpinsime Jūsų poreikiais ir sklandžia patirtimi mūsų centre. |